Estresse e a preocupação são os maiores inimigos de uma boa noite de descanso. Problema afeta a saúde e prejudica a qualidade de vida
A rotina estressante e o ritmo frenético das grandes metrópoles provocam noites de insônia em muitas pessoas. A insônia é considerada uma epidemia global que ameaça a saúde e a qualidade de vida de até 45% da população, conforme pesquisa da Associação Mundial de Medicina do Sono. A instituição alerta que o mundo vive uma epidemia de restrição ao sono e os distúrbios são um fator de risco para transtornos mentais, como depressão e ansiedade. Atualmente, já foram identificados mais de 100 tipos de transtornos que comprometem o sono. Os mais comuns são insônia, os distúrbios respiratórios e de movimento.
A estimativa é de que quatro em cada 10 pessoas não dormem bem e o pior é que, na maioria dos casos, não é identificada como uma doença tratável, pois menos de 10% das pessoas que apresentam esses sintomas reconhecem isso como um problema de saúde que requer tratamento. Para muitos, dormir mal faz parte do cotidiano. Os distúrbios do sono podem ser causados por diversas causas, sendo o estresse e a preocupação os maiores inimigos, além do estímulo provocado pelos smartphone e tablets. A luz das telas de aparelhos eletrônicos é considerada um dos grandes vilões do sono atualmente. É que a luminosidade alta prejudica na hora de dormir, por comprometer a produção do hormônio responsável pelo sono. Segundo especialistas, a melatonina é que avisa ao cérebro que é hora de dormir, mas a luminosidade afeta a sua produção. Por isso, a recomendação de que o uso desses equipamentos seja interrompido uma hora antes de ir para a cama.
As olheiras expressivas, a aparência de cansaço, o mau humor, a baixa imunidade, a falta de concentração e a queda na produtividade são apenas algumas das consequências da insônia. O tecnólogo em rede de computadores Wesley Pereira Martins, de 25 anos, sofre com os transtornos de sono desde os 5. “Quando criança, tive alguns episódios de sonambulismo, de acordo com meus pais, e, por várias vezes, andei pela casa durante a noite. Depois de adulto, passei a ter insônia decorrente do transtorno de ansiedade,” conta.
Os transtornos comprometem, consideravelmente, o cotidiano das pessoas, afetando, principalmente, o trabalho, deixando o insone mais preocupado e estressado. Wesley Martins afirma que procurou ajuda médica quando observou que a insônia estava interferindo na sua produtividade profissional. “Fiquei bastante improdutivo, pois chegava para trabalhar extremamente exausto, não tinha paciência com as pessoas, sentindo muitas dores de cabeça”, relata.
Caso atípico, o artista plástico Aluizio Figueiredo tem muitas dificuldades para dormir. “É um problema comum em toda a minha família.” Seu sono é interrompido várias vezes durante a noite, período em que ele aproveita para ficar ligado nas redes sociais, o que, segundo especialistas, é um grande erro porque o estímulo provocado pela luminosidade da tela do computador e do smartphone afeta o sono. Apesar de dormir pouco, Aluizio considera que essa privação em nada afeta seu dia a dia. Ele sofre de bruxismo e reconhece que esse pode ser um dos problemas. “Meus dentes estão gastos, mas não consigo usar a placa recomendada para evitar danos dentários.” Por não afetar seu humor e sua produtividade, Aluizio não procurou ajuda médica. “Não me atrapalha em nada, acordo cedo, sou muito bem-humorado”, pontua.
Interrupção do sono prejudica a saúde
Os quatro estágios ao dormir devem ser cumpridos, sendo cada um deles responsável por uma atividade diferente. Criar rotina para que cada um desses ciclos se complete é fundamental
Para identificar e tratar distúrbios do sono, é preciso primeiro entender o que é sono e sua função no organismo humano. É um período de restauração da capacidade física e mental. Existem reações hormonais e neurológicas que só ocorrem durante esse período. São quatro estágios de profundidade do sono, denominadas no meio médico como fases não REM, e a REM, cada qual com sua função específica. Todos devem ser exercidos em sua devida proporção.
Felipe Sales, neurologista do Hospital Vera Cruz, de Belo Horizonte, explica que o sono tem quatro fases, sendo cada uma delas responsável por uma atividade diferente. “Durante as três primeiras fases do sono, o corpo economiza energia, promove a restauração de tecidos, o aumento da massa muscular e libera o hormônio de crescimento. Na última fase do sono, conhecida como fase REM, ocorre a consolidação da memória e do aprendizado“, explica. Quando alguém está dormindo e é acordado, volta, imediatamente, à fase um do sono, comprometendo o processo, e qualquer interrupção gera prejuízo a curto e longo prazos.
A primeira etapa do sono (N1) é mais superficial, como um cochilo. Depois vem a N2, intermediária, quando se aprofunda, e a N3 é o sono mais profundo, que é o mais reparador. A fase REM é considerada o momento de sonho. Esse ciclo se repete entre quatro e cinco vezes durante a noite, conforme Drusus Perez Marques, neurologista do Hospital Vera Cruz.
De acordo com José Mól, psiquiatra da Clínica de Psiquiatria e Medicina do Sono, dormir tem que vir na quantidade certa e com boa qualidade. “Em nossa sociedade, isso está cada vez mais em débito”, afirma. O padrão, segundo o especialista, é que recém-nascidos durmam entre 14 e 18 horas, crianças entre 12 e 14 horas, adolescentes entre nove e 11 horas, adultos de sete a nove horas, e idosos entre seis e sete. “Dormir menos que seis horas por noite pode levar a pessoa a desenvolver doenças graves, como diabetes, hipertensão e outras enfermidades físicas”, alerta. Algumas substâncias hormonais somente são produzidas pelo organismo durante o período do sono, e a má produção deles pode influenciar o metabolismo durante o dia.
DIFICULDADES
A produtora cultural Adriana Soares Pinheiro começou a sentir dificuldades em dormir aos 14 anos. “Demoro muito para dormir, preciso descansar antes de pegar no sono. Quando me deito, começo a pensar sistematicamente no que fiz e o que tenho que fazer no dia seguinte e demoro a relaxar. Depois, acordo duas a três vezes durante a noite”, conta. A cada despertar, o retorno ao processo de dormir é demorado. “No período da tarde sinto um cansaço incontrolável, mas não consigo dormir.”
Adriana procurou um clínico geral, que sugeriu a ela praticar atividades físicas. Ela conta que passou a fazer caminhada e natação, mas de nada adiantou. Passou a tomar um medicamento indicado pelo médico. “Foram três dias e apenas dormia por três horas e acordava com enjoo”, lembra-se. Adriana buscou um outro especialista que lhe receitou gotas de Rivotril: “Comecei com três gotas por dia e fui evoluindo até 26 e de nada adiantou”. Decidiu abandonar o tratamento, mas reconhece que a falta de sono a incomoda. Adriana bebe socialmente e não fuma, mas se diz “muito agitada”.
Afetar a qualidade do sono por períodos longos pode levar a consequências mais graves, como hipertensão, doenças coronárias, infarto, AVC e alterações do humor: “As pessoas apresentam irritabilidade intensa por coisas banais, sem condições de resolver pequenos problemas familiares, pessoais ou profissionais”, explica Regina Lopes. A longo prazo pode levar à depressão, alterações da libido e impotência sexual. Outras enfermidades ocorrem durante o sono, como o bruxismo (ranger de dentes), sonambulismo – quando a pessoa anda pela casa, conversa dormindo –, e a paralisia, que ocorre normalmente na fase REM.
TRATAMENTO
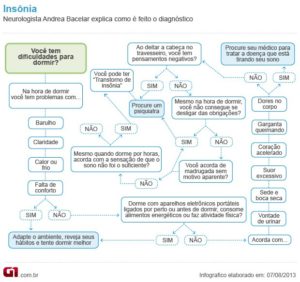
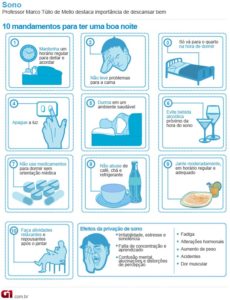
Para tratar esses distúrbios do sono, é necessário um diagnóstico feito por especialistas. Cada caso precisa ser estudado. Em algumas ocasiões, é necessário fazer a polissonografia, exame realizado para detecção de possíveis alterações no sono. Segundo Regina Magalhães Lopes, médica do Hospital Mater Dei, pneumologista e especializada em sono pela Sociedade Brasileira de Pneumologia e Tisiologia, no caso de insônia, a primeira recomendação são os tratamentos higienistas. “As pessoas precisam valorizar mais o sono.” O ambiente deve ser escuro, silencioso, ter uma temperatura agradável, evitar o uso aparelhos eletrônicos como celular, computador ou TV na hora de dormir. Não fazer exercícios físicos à noite ou ingerir comida de difícil digestão no período noturno também são medidas que podem contribuir para evitar a insônia, além da ioga, fazer acupuntura e sonoterapia. E em outros casos são indicadas ações medicamentosas de indução ao sono.
Para Regina Lopes, a insônia, em muitos casos, pode ser consequência de algum evento marcante que deu início ao processo: “O fim de um casamento, um filho que saiu de casa, uma perda familiar de qualquer natureza. É preciso identificar pontualmente o que desencadeou o processo e buscar uma forma de relaxamento”. Para distúrbios respiratórios é utilizado o BiPAP, aparelho adaptado a uma máscara, ligada à eletricidade, que mantém desobstruídas as vias aéreas.
A técnica de estimulação magnética transcraniana, indicada para tratamento de depressão, tem resultados significativos na melhora do sono, explica José Mól: “É a primeira manifestação positiva. São sessões diárias de 20 minutos, no córtex frontal esquerdo, área do cérebro que tem função diminuída durante o quadro depressivo. A estimulação provoca os neurônios a voltarem ao ritmo normal, sem qualquer contraindicação ou efeitos colaterais”. São de 10 a 20 sessões e recomendáveis também para grávidas, idosos e cardíacos.
Você sabia?
» Insônia engorda: alguns estudos apontam que não dormir normalmente faz com que algumas substâncias, como a grelina (hormônio produzido pelo estômago e que dispara a sensação de fome), aumentem, enquanto outras, como a leptina (que inibe o apetite e estimula o gasto de energia), diminuam.
» Mulheres sofrem mais: para cada homem insone, há três mulheres que também não conseguem dormir. Não se sabe exatamente os motivos, mas acredita-se que elas sejam mais propensas ao estresse do que os homens, o que impacta a qualidade do sono.
» A insônia é mais frequente em idosos do que em adultos jovens: pessoas mais velhas têm 1,5 mais dificuldade de dormir do que adultos com menos de 65 anos. Segundo a Associação Brasileira do Sono (ABS), a prevalência de insônia no idoso varia de 19% a 38%.
» Quanto mais doenças, mais insônia: tanto homens quanto mulheres que sofrem de doenças cardiovasculares, artrite, obesidade, enfisema pulmonar, asma, diabetes, doença renal ou câncer têm muito mais chances de se tornar insones.
» Somente 30% dos adultos com dificuldade de dormir procuram ajuda profissional para resolver o problema: dos que procuraram tratamento, apenas 19% foram ao consultório não especificamente para discutir as dificuldades para dormir, mas sim as consequências disso, como queda no rendimento e queixas sobre a saúde de modo geral.
Tipos de insônia
» Insônia ocasional: dura apenas alguns dias, mas pode aparecer novamente de tempos em tempos. É causada por estresse agudo ou mudanças ambientais, como mudanças no fuso horário ou hospitalização.
» Insônia aguda ou transitória: pode durar de uma a três semanas. A frequência está associada a fatores estressantes mais sérios, como perdas pessoais agudas, traumas emocionais, problemas prolongados no trabalho/família ou doenças graves.
» Insônia crônica: dura mais do que três semanas. A frequência é causada por doenças clínicas ou psiquiátricas (como insuficiência cardiovascular, hipertireoidismo, asma ou depressão). Pode estar ligada ao uso de certos medicamentos, ao uso abusivo ou dependência de drogas ilícitas e de álcool ou transtorno primário do sono.
Impactos
» Sonolência diurna
» Fadiga
» Falta de energia
» Irritabilidade
» Ansiedade
» Falta de concentração e de memória
» Dores musculares
» Depressão
» Acidentes de trabalho
» Diminuição da libido
» Risco de depressão
Tipos de tratamentos
» Não farmacológico: sem uso de remédios. Os médicos usam a terapia comportamental cognitiva (TCC) para analisar pontos importantes do cotidiano do paciente. Após uma avaliação psicossocial, o TCC é feito em seis a oito sessões em grupos de até 10 pessoas. Além de informações sobre o problema, os insones são apresentados a técnicas para adaptar alguns comportamentos que podem estar atrapalhando o sono. De modo geral, o tratamento demora até quatro meses.
» Farmacológico: podem ser hipnóticos, antidepressivos ou tranquilizantes. O problema são alguns efeitos adversos, como dor de cabeça, náuseas, tonturas e, em alguns casos, dependência. Basicamente, os remédios atuam em receptores ou sub-receptores cerebrais que estimulam o sono. A escolha do medicamento, contudo, deve ser feita apenas pelo médico, uma vez que a insônia pode estar associada a outras doenças, como depressão. Nesses casos, a insônia é um sintoma, e não a doença propriamente dita.
Fonte: Associação Brasileira do Sono